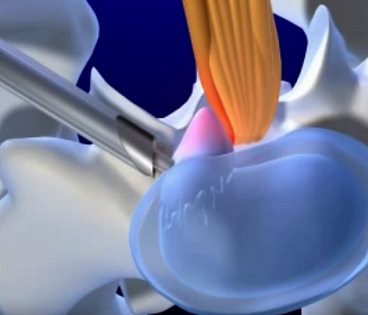
В лечении межпозвонковых грыж имеется несколько видов воздействия на патологический процесс. При стойком выраженном болевом синдроме, который не поддается купированию приемом обезболивающих, нередко назначается проведение блокад. Что представляют собой эти манипуляции, и каковы эффекты от подобного лечения?
Суть методики
Блокады в области позвоночника основаны на устранении важного звена патогенеза в ущемлении нервных волокон со стороны позвонков (в частности при наличии дисковой грыжи). Дело в том, что наличие болевой симптоматики запускает порочный круг в виде спазма рядом расположенных мышц, ухудшения кровоснабжения и увеличения отека тканей. Эти нарушения еще больше усиливают болезненные ощущения и провоцируют усугубление ситуации. Вводя местные анестетики и противовоспалительные средства в форме блокад, врачи разрывают эту непрерывную цепочку патологических процессов, что способствует постепенному улучшению состояния.
Суть блокады — инъекция обезболивающего препарата в отдельности или в комплексе с другими средствами около нервных пучков, корешков или самого спинного мозга.
В зависимости от количества применяемых лекарств блокады подразделяют на следующие подвиды:
- монокомпонентные (в основном в виде анестетиков);
- двухкомпонентные (анестетик + противовоспалительный препарат);
- содержащие большее количество лекарств (к основному компоненту добавляются сосудорасширяющие растворы, снимающие спазм и витамины группы B).
Среди блокад, используемых в лечении грыж межпозвонковых дисков, основное распространение получили:
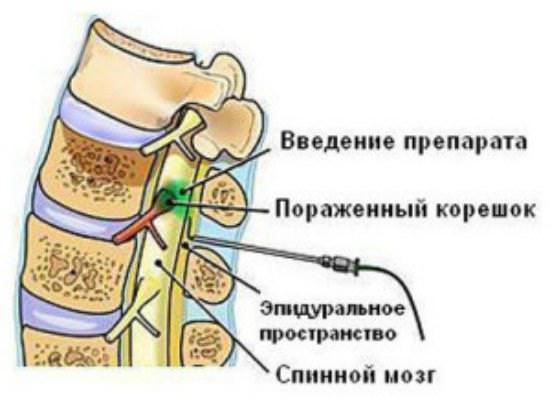
- паравертебральные, при которых вводят препараты внутрь межпозвонковых суставов, в участки выхода спинномозговых нервов или в периневральное пространство;
- эпидуральные инъекции;
- перидуральное введение лекарственных средств.
- Блокады при грыжах поясничного отдела позвоночника
Симптоматика
Симптоматика грыжевых выпячиваний в районе пояснично-крестцового отдела может быть купирована введением медикаментозных средств интраламинарно (между остистых отростков позвонков) или трансфораменально (через отверстия поперечных отростков). При необходимости производят более сложные процедуры с постановкой иглы в перидуральное либо эпидуральное пространство, окружающее твердую мозговую оболочку.
Пациент при проведении паравертебральной блокады лежит на спине. В случае односторонних болей иглы вводятся в половине поясницы, где максимально выражены болевые проявления. Установка производится на уровне пояснично-крестцового сочленения и между поясничными позвонками. При задействовании обеих нервных ветвей сегмента спинного мозга (справа и слева) блокада проводится либо с двух сторон, либо по срединной линии в зависимости от результатов предварительного лучевого исследования.

Блокады, осуществляемые посредством введения веществ в жировую клетчатку вокруг спинного мозга, проводят в согнутом положении пациента. Специальная игла вводится при эпидуральной инъекции в отверстие крестца. Обязательно контролируют, где находится её остриё. После окончательной установки сначала проверяют отсутствие крови и цереброспинальной жидкости. В противном случае (когда имеется попадание в подоболочечное пространство) иглу извлекают и манипуляцию откладывают на другой день.
Если всё соответствует ожиданиям и врач находится в клетчатке — вводят лекарство. Больной при этом первое время может ощущать общую слабость и описывать чувство «ватных ног». Данное обстоятельство является подтверждением действия препаратов и правильности выполнения процедуры. Через некоторое время состояние проходит и остается лишь лечебный эффект.
Перидуральную блокаду осуществляют подобно забору спинномозговой жидкости, с более поверхностным введением иглы (попадание глубже должно быть исключено). Прокол кожи делается между 3 и 4 либо 4 и 5 поясничным позвонком. В остальном тактика напоминает эпидуральную блокаду.
Блокады в области шейного отдела позвоночника
Манипуляции отличаются расширенным выбором доступа для введения препаратов. Процедуры можно проводить как спереди, так и сзади.
Блокада посредством переднего доступа имеет преимущество при наличии бокового грыжевого выпячивания, провоцирующего сдавление позвоночной артерии. Ухудшение кровоснабжения способствует ишемическим нарушениям со стороны нервных структур шейной области, провоцирует боли в затылке, головокружение и изменения артериального давления. Пациент ложится на спину. Под лопатки подкладывается валик для разгибания в шее больного. Голову поворачивают в сторону, противоположную локализации патологического процесса.
Врач определяет место введения препарата, обрабатывает кожу антисептиками (йодом и спиртом) и затем послойно обезболивает ткани по мере продвижения иглы. Почувствовав, что упирается в нужный ориентир, доктор вводит выбранное лекарство в область между поперечными отростками позвонков.
Методика проведения блокады посредством заднего доступа отличается лишь положением пациента на животе или сидя с наклоном головы вперед и выбором точки прокола кожи. Иглу направляют в области наружной трети линии между сосцевидным отростком и 6 шейным позвонком.
Читайте также статью Как лечить грыжу поясницы
Процедура
В большинстве случаев процедура выглядит довольно просто:
В некоторых случаях прибегают к введению препаратов внутрь ядра поврежденного диска. Такая манипуляция называется дерецепцией диска (устранением чувствительности, рецепторного восприятия). Установление обеих игл контролируется рентгеновскими аппаратами (оптимально — электронно-оптическим преобразователем).
После попадания среза иглы в пульпозное ядро диска, вводят 0,2-0,3 мл раствора натрия гидрокарбоната. Подобная методика позволяет подтвердить правильность установления локализации изменений в диске при наличии усиления болезненности. Дополнительное ощелачивание ткани хряща способствует лучшему распределению вводимых затем лекарств и их более длительному действию.
Дерецепция ядра диска завершается введением новокаина рядом со связками позвоночника и наложением воротника Шанца на 2-3 дня.
Противопоказания к проведению манипуляций:
- инфекционные заболевания (в т.ч. туберкулез), гнойничковое воспаление кожи;
- поражение кожных покровов с подозрением на онкологический процесс;
- декомпенсация соматических и эндокринных заболеваний (сердечная патология, сахарный диабет);
- беременность и лактация;
- геморрагический синдром;
- миастения;
- выраженная гипотония;
- почечная и печеночная недостаточность;
- детский возраст;
- аллергические реакции на используемые медикаменты.
Процедуры по блокированию околопозвоночных нервов длятся от 30 до 60 минут. По завершению манипуляции пациент должен находиться под присмотром медицинского персонала около 2 часов. На этот период двигательная активность ограничивается постельным режимом. Возможно, что для достижения стойкого результата потребуется выполнение нескольких сеансов блокад с интервалом в 2-5 дней.
Возможные осложнения
При несоблюдении правил выполнения манипуляций могут развиться инфекционные осложнения вплоть до воспаления оболочек спинного мозга и нервных структур. Неправильная установка иглы способна травмировать ткани с последующим развитием неврологических нарушений (парезы, плекситы). Инвазивная методика всегда связана с риском развития кровотечений при проколе сосуда.
На основании этого можно сделать вывод о необходимости обращения за помощью к квалифицированному врачу, который имеет опыт в проведении блокад.
Препараты для блокад
| Группа | Лекарство | Стоимость 10 ампул |
| анестетики | новокаин 0,25% и 0,5% (1 и 2% при блокадах шеи) лидокаин |
от 20 до 90 руб. от 25 до 90 руб. |
| противовоспалительные/глюкокортикоиды | гидрокортизон бетаметазон (дипроспан) |
около 150 руб. 800-900 руб. за 5 ампул |
| спазмолитик | платифиллин 0,2% | 75-80 рублей |
| витамины | цианокобаламин (B12) тиамин (B1) 5% |
25-35 руб. 30 руб. |
Существуют прописи, испытанные на практике и доказавшие свою эффективность. Например, смесь Афонина Б.А., включающая в себя: пахикарпин — 0,3 г, платифиллин — 0,03 г, 200 мл новокаина — 0,25%. 20 мл полученного раствора рассчитано на проведение одной блокады.
В работе некоторые специалисты применяют комбинированный препарат «Амбене» (дексаметазон, лидокаин, фенилбутазон, салицилат, вит.B12).
Отзывы
 Мария Кутепова
Мария Кутепова
Грыжу диагностировали лет 5 назад. Сначала обходилась физическими упражнениями, массажем и обезболивающими. Потом резко стало хуже. Врач предложил делать блокады. Одним сеансом не обошлось. На введение в ремиссию ушло несколько недель. Поначалу процедуры были болезненны, но с каждым разом становилось легче. Рентген тоже показал улучшение. Теперь на протяжении пары лет болячка не дает о себе знать.
 Дарья Суворова
Дарья Суворова
Когда попала на процедуру первый раз, думала врачи — изверги. Теперь понимаю, что болезненность блокад вполне объяснима. Но на тот момент так не казалось. Как только стали вводить лекарство — боль еще сильнее прошила, а когда отпускать стало, уже не было понятно то ли лечение действует, то ли кажется. Правда от болей избавилась и через несколько дней снова пошла на блокаду. Вроде пока в ремиссии.
 Валентина Иванова
Валентина Иванова
Пришлось прибегнуть к такому лечению буквально месяц назад. До этого момента боли замучили. Сейчас легче стало, правда, пока говорить рано о хорошем эффекте. Процедура конечно не из приятных, но терпима. Лучше не доводить до необходимости, но если доктор прописал, значит, надо.
Читайте так же отзывы врачей о доске Евминова здесь.
Можно ли выполнять блокады дома?
Некоторые зарубежные специалисты указывают в своих работах на возможность проведения повторных блокад периферических нервов конечностей в домашних условиях. Для этого первоначально устанавливают катетер. Однако выполнение блокад позвоночника не представляется рациональным и соответственно выполнимым.
Блокады позвоночника изначально разрабатывались для срочного облегчения болей, но стали одним из эффективных средств по достижению довольно продолжительной ремиссии. При правильном подходе в выполнении данных процедур пациент имеет минимальные риски по ухудшению состояния против многократного улучшения качества жизни.