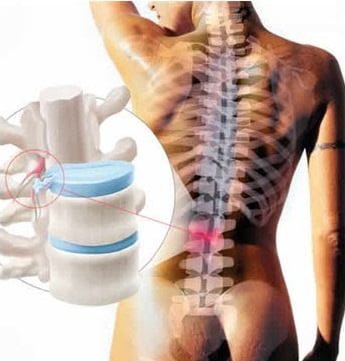
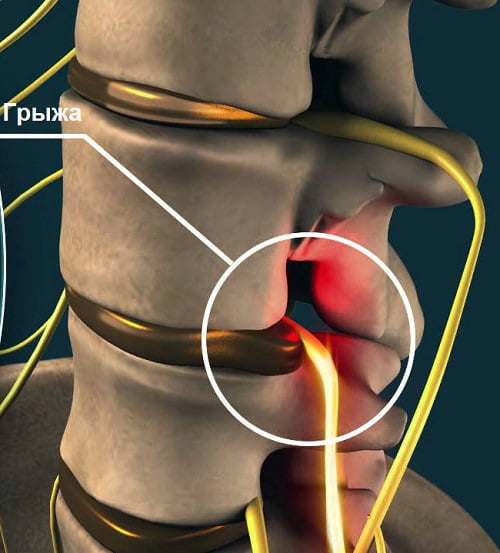
Боль в спине становится привычной проблемой современного человека из-за неразвитости мышц спины и неравномерной тяжелой нагрузки. Необходимо внимательно отнестись к неприятным ощущениям, возникающим в области позвоночника. Причиной болей может быть развивающаяся межпозвоночная грыжа, которая может постепенно привести к утрате двигательной способности и парализации конечностей. Избавиться от грыжи и предотвратить развитие патологий можно только хирургическим способом.
Виды операций по удалению грыжи позвоночника
Выделяется несколько видов операций на позвоночнике, имеющих разную степень эффективности, рискованности и разную длительность восстановительного периода. Самыми оптимальными и современными способами выздоровления, которые специалисты-хирурги подбирают своим пациентам, в зависимости от индивидуальных особенностей, считаются следующие виды оперативного вмешательства:
Эндоскопическое
Эндоскопическое — оперативное избавление от грыжи межпозвонкового пространства и освобождение передавленных нервных окончаний спинного мозга для уменьшения болей и неврологических повреждений, не требующее больших надрезов на тканях.
Специалисты выделяют такие преимущества эндоскопии грыжи как незначительное травмирование мягких тканей, сохранение целостности межпозвоночного диска, низкий процент развития послеоперационных осложнений, малая кровопотеря в процессе удаления грыжи, отсутствие послеоперационных болей.
Показаниями к применению этого вида операции являются:
- выпячивание грыжи сбоку межпозвоночного диска;
- воспалительные явления в спинномозговом канале;
- развитие неврологического синдрома с сильными болями, отдающими в бок и поясницу;
- отсутствие выраженного эффекта от длительного лечения консервативными методами;
- развитие половой дисфункции.
Противопоказаниями для такого вида хирургического вмешательства считаются:
- онкологические заболевания с вторичными очагами в позвоночнике;
- сужение сосудов канала позвоночника;
- беременность;
- развитие инфекционных поражений в месте локализации грыжи;
- перенесенные заболевания сердечно-сосудистой системы;
- серединная грыжа.
Лазерное
Лазерное — воздействие (нагревание и испарение жидкости) излучением лазерных пучков небольшой мощности на ядро внутри межпозвонкового диска для его уменьшения или удаления с дальнейшим втягиванием грыжевого содержимого, которое давит на нервные корешки и вызывает интенсивные боли. Ядро представляет собой плотное образование желеобразной консистенции, состоящее на 70 % из воды. Различают лазерную вапоризацию (или денуклеацию) и реконструкцию межпозвоночных дисков.
Читайте также статью: Гирудотерапия при грыже позвоночника, эффективное ли лечение.
Плюсы этого способа хирургического лечения грыжи позвоночника:
- незначительные неприятные ощущения и полное отсутствие боли во время манипуляций;
- не нарушается структура здоровых тканей, окружающих позвоночный столб и не образуются рубцы;
- самый быстрый срок восстановления, не требующий строгих ограничений и постельного режима;
- использование местного наркоза.
Грыжевое выпячивание в позвоночнике, требующее лечения именно лазером, обладает следующими признаками:
- небольшой размер выпирания;
- отсутствие каких-либо осложнений;
- возраст больного в диапазоне 20-50 лет;
- отсутствие улучшений при медикаментозном лечении;
- дегенеративные процессы в дисковых тканях позвоночника.
Специалисты выделяют несколько противопоказаний для лазерной вапоризации дисков:
- размер грыжевого выпирания значительно больше 6 мм;
- возрастные дегенеративные процессы в тканях пациента, достигшего 50-летнего возраста;
- окостенение ядра межпозвоночного диска, повреждение спинного мозга.
Интерламинарное
Удаление выпячивания ядра межпозвоночного диска значительного размера (более 6 мм) в пояснично-крестцовом отделе, где анатомически хорошо выделяются остистые отростки с установлением имплантата. Имплантат изготавливается чуть большего размера, чем усеченный диск. Преимущество этого метода в том, что имплантат фиксирует позвонки и поддерживает стабильность связок и сегментов, чтобы не спровоцировать рецидив передавливания нервных корешков.
Такой метод удаления грыжи может проводиться только пациентам без заболеваний и патологий сердечно-сосудистой и дыхательной системы, без прогрессирующего инфекционного или воспалительного процесса.
Помогает ли иглоукалывание при грыже позвоночника, читайте здесь.
Эндоскопическая операция по удалению грыжи поясничного отдела позвоночника
Подготовка к операции
Прежде чем определиться с датой проведения операции, лечащий врач проводит сбор необходимых клинических анализов:
- общий анализ крови;
- исследование на уровень сахара и личные антигенные характеристики;
- общее исследование мочи;
- ревмотромбы для выявления степени подверженности внутренних органов, суставов и всех видов тканей организма воспалительному процессу;
- описание электрокардиограммы;
- данные МРТ.
В день операции необходимо отказаться от употребления жидкости и пищи за 7-8 часов, а также проконсультироваться с врачом-анестезиологом на предмет затяжных заболеваний и аллергической реакции к препаратам для наркоза.
Перед операцией проводится рентгенологическая разметка для точного определения места выпирания ядра межпозвонкового диска и защемления нерва.
Сколько длится операция
Длительность процедуры зависит от того насколько сильно поражены межпозвонковые диски, от размеров выпячивания и от уровня квалификации хирурга. В среднем она продолжается от 50 до 120 минут.
Суть операции
Пациенту делают местный наркоз — перидуральную анестезию, при которой он может во время проведения манипуляций описывать свои ощущения.
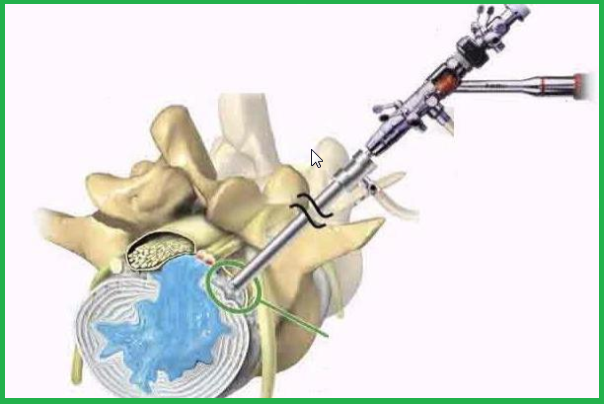
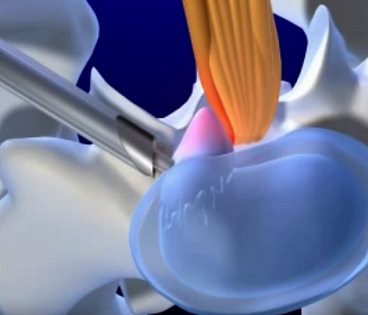
Врач делает надрез размером 0,5 — 1,5 сантиметра в месте, где установлена грыжа и раздвигает ткани для доступа к позвоночнику. Затем вводит в отверстие иглу, которая служит направляющей для медицинского спинального эндоскопа.
Эндоскоп — это прибор, оснащенный электронно-оптическим преобразователем, который помогает врачу без серьёзного травмирования тканей удалить выдвинувшееся пульпозное ядро и наблюдать за точностью своих действий на экране монитора.
Хирург направляет эндоскоп в канал, где спинной мозг соприкасается с нервными корешками. Проводится иссечение и удаление выпирающей части диска и омертвевшей ткани, защемляющей нервное окончание и вызывает болезненный неврологический синдром. После завершения всех манипуляций, разрез обрабатывается антисептическим средством и на него накладывается шов.
Полную информацию о методах спинальной хирургии, а так же отзывы пациентов после лечения Вы можете прочитать на сайте Artusmed.
Опасна ли операция
В отличие от полостной операции, эндоскопическое удаление грыжевого выпячивания несёт несколько серьёзных рисков, встречающихся у небольшого процента прооперированных пациентов:
- внесение инфекции;
- гематома, сопровождающаяся длительными болевыми ощущениями;
- повторное появление грыжи в том же месте позвоночника спустя некоторое время;
- снижение эластичности тканей вследствие развития воспалительного процесса и перехода мягкой соединительной ткани в жёсткую фиброзную, формирующую рубец;
- сужение канала позвоночного столба, провоцирующая боли в пояснице и ногах;
- травмирование нервного корешка или твёрдой мозговой оболочки оперирующим хирургов во время проведения манипуляций («человеческий фактор»).
Удаление грыжи поясничного отдела позвоночника лазером
Подготовка к операции
За несколько дней до операции больному необходимо посетить рентгенолога, нейрохирурга, который будет проводить манипуляции. Врач должен обладать высокой квалификацией, пройти специальную подготовку и получить документ, подтверждающий разрешение на проведение подобных операций. Затем будет назначен приём терапевта для определения, есть ли индивидуальные противопоказания к проведению этого вида операции, осмотр общего состояния и анализ клинических исследований:
- общие анализы экскрементов и крови;
- исследование крови на содержание сахара;
- результаты ЭКГ;
- рентгенография;
- компьютерная томография позвоночника.
За день до назначенной операции проводится приём анестезиолога с целью подбора обезболивающего препарата, не вызывающий аллергии.
Суть операции
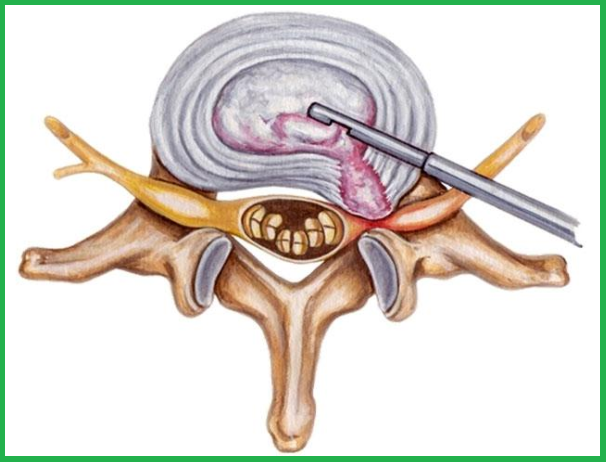 Больному проводится процедура обезболивания в локации воздействия лазера, а затем на коже в месте поражения межпозвоночного диска делается прокол. В образовавшееся отверстие нейрохирург вводит специальную иглу для пункций с кварцевым светодиодом. Игла должна достигнуть ядра диска. Все манипуляции врач проводит при помощи томографов — компьютерного и рентгеновского, которые увеличивают картинку и позволяют специалисту видеть мельчайшие тонкости и контролировать точность своих движений. Светодиод излучает энергию, достаточную для нагрева ядра до 70 градусов. Жидкость, содержащаяся в ядре, под воздействием температуры принимает форму пара и выводится через небольшие отверстия в игле. Таким образом, ядро уменьшается в размерах, но не меняет состава ткани. Ущемленный корешок нерва освобождается за счет того, что грыжевое содержимое, находящееся за пределами фиброзного кольца втягивается назад. Длительность операции составляет от 30 до 60 минут.
Больному проводится процедура обезболивания в локации воздействия лазера, а затем на коже в месте поражения межпозвоночного диска делается прокол. В образовавшееся отверстие нейрохирург вводит специальную иглу для пункций с кварцевым светодиодом. Игла должна достигнуть ядра диска. Все манипуляции врач проводит при помощи томографов — компьютерного и рентгеновского, которые увеличивают картинку и позволяют специалисту видеть мельчайшие тонкости и контролировать точность своих движений. Светодиод излучает энергию, достаточную для нагрева ядра до 70 градусов. Жидкость, содержащаяся в ядре, под воздействием температуры принимает форму пара и выводится через небольшие отверстия в игле. Таким образом, ядро уменьшается в размерах, но не меняет состава ткани. Ущемленный корешок нерва освобождается за счет того, что грыжевое содержимое, находящееся за пределами фиброзного кольца втягивается назад. Длительность операции составляет от 30 до 60 минут.
Цена (стоимость операции)
Цена лазерной операции складывается из совокупности нескольких факторов: уровеня сложности операции (от 1 до 5), репутации и квалификации оперирующего специалиста и команды врачей, особенности ценообразования клиники, включения дополнительных процедур в дооперационный и восстановительный период.
| Страна (медицинское учреждение) | Стоимость операции без учёта программы реабилитации и уровня сложности |
| Израиль | 10000 $ |
| Чехия | 10000 — 15000 € |
| Германия | 16000 — 25000 € |
| г. Москва:
Центральная клиническая больница № 1 Клиника малоинвазивной нейрохирургии ЦКБ Российской академии наук Клинико-диагностический центр МГМУ им. Сеченова И.М. Клиника Гарант |
от 15000 рублей от 50000 рублей от 60000 рублей от 80000 рублей от 80000 рублей |
| г. Санкт-Петербург:
Городская больница № 23, № 40 Военно-медицинская академия им. Кирова С.М. Александровская больница НИИ травматологии и ортопедии |
от 80000 рублей от 60000 рублей от 100000 рублей от 90000 рублей |
Интерламинарная операция по удалению грыжи поясничного отдела позвоночника
Суть операции
Лечащим врачом назначаются предварительные клинические исследования, сходные с теми, которые описаны для проведения лазерного и эндоскопического вмешательства. Они помогут оперирующему хирургу понять уместность и необходимость установки стабилизирующего импланта. Больному вводятся анестезирующие препараты, затем нейрохирург делает надрез на уровне отверстия между дужек позвонков. При помощи хирургического микроскопа удаляется выпячивание и на его место вставляется имплант, механически сдерживающий уменьшение просвета между позвонками и предупреждающий сдавливание нервов.
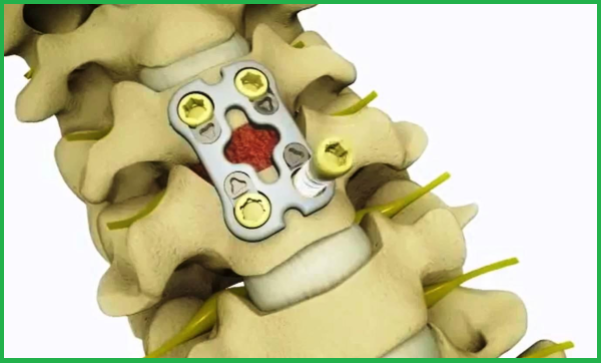
Последствия операции на позвоночнике
Многие больные, которые перенесли операцию на позвоночнике, надеются в краткие сроки вернуться к нормальной жизни. Но для полного восстановления необходимо проделать большую работу по устранению последствий хирургического вмешательства.
Реабилитация после операции
Послеоперационный период
Возврат к нормальной жизни после операции по иссечению выпячивания ядра межпозвонкового диска у всех пациентов протекает по-разному. И это зависит от совокупности факторов: общее состояние систем организма, размеры грыжи и сложность ситуации, строгость соблюдения назначений лечащего врача, а также способ удаления выпячивания.
Специалисты выделяют три послеоперационных периода, каждый из которых характеризуется определёнными ощущениями у больного и соответствующими лечебными мероприятиями.
В первую неделю (ранняя реабилитация) после операции врач контролирует и реагирует на болевые ощущения, возникающие в месте проведения манипуляций, и осуществляет терапевтическую и медикаментозную поддержку организма пациента. Не допускаются физические нагрузки. После эндоскопической операции назначаются лекарства, помогающие ускорить регенеративную функцию организма:
- противовоспалительные препараты — до 10 дней;
- антибиотики и противоотёчные средства — 5 дней.
После лазерного удаления грыжи рекомендуется закрепить эффект при помощи нескольких шагов:
- антифлогистические средства — до 7 дней;
- индивидуально подобранные физиопроцедуры и плазмолифтинг.
После интерламинарной операции невропатолог назначает курс:
- хонропротекторы;
- сосудорасширяющие препараты
- микрорелаксанты.
Через 2 недели (поздний восстановительный период) специалисты помогают пациенту адаптироваться к нормальной жизни при помощи коррекции образа жизни и медленное введение оптимальных нагрузок. В этот период назначается ношение специального корсета на протяжении 1 месяца, запрещаются физические нагрузки и интенсивные занятия спортом на 1- 3 месяца.
Отсроченный период после двух месяцев реабилитации длится до полного выздоровления больного.
Сколько длится больничный
Период восстановления под наблюдением врачей с нахождением в условиях стационара и освобождение от работы с выдачей больничного листа для всех видов операций имеет разную длительность:
| Вид операции | Длительность пребывания в стационаре | Срок листа нетрудоспособности |
| после эндоскопической операции | До 2 дней | 2 — 3 недели (в зависимости от сложности операции) |
| после лазерной вапоризации | 1 день | 2 недели (под наблюдением невропатолога) |
| после интерламинарного вмешательства | Неделя | 1,5 — 2 месяца |
ЛФК
Важнейшим мероприятием, способствующим быстрому восстановлению позвоночника после хирургического воздействия, является правильное и систематическое выполнение упражнений профилактической гимнастики. Тренировки позволяют избавиться от болей, укрепить мышцы спины, устранить физические ограничения за счёт налаживания подвижности межпозвоночных дисков.
В ранний реабилитационный период больной выполняет небольшой набор самых простых движений лёжа на спине по 10 — 15 повторений:
Спустя 2 недели после операции, при постепенном улучшении состояния, врач усложняет программу упражнений и увеличивает количество их повторов. Однако необходимо избегать нагрузки на поясничный отдел позвоночника, поэтому больному не предлагаются упражнения в сидячем положении:
Через 1–1,5 месяца допускаются тренировки в сидячем положении:
В дополнение к гимнастике больному нужно соблюдать несколько правил:
- не переохлаждаться;
- не находиться долго в одном и том же положении;
- заниматься плаванием;
- не поднимать тяжести и не подпрыгивать;
- добавить лечебно-профилактический массаж у специалиста.
Диета
Соблюдение режима питания позволит быстрее восстановить слаженную работу всех систем организма и предотвратить развитие нежелательных послеоперационных последствий. Пища должна быть мягкой, некалорийной, легкоусвояемой и не способствующей набору лишнего веса. Важной составляющей становится клетчатка, которая облегчает работу кишечника и не создает дополнительное давление на мышцы пресса. Предпочтение нужно отдать следующим продуктам:
- овощи (капуста белокочанная, морковь, брокколи) и фрукты;
- таёжные и болотные ягоды (клюква, брусника, черника) в виде морса или отвара;
- зелень;
- отварное нежирное мясо (индейка, курица, телятина);
- желатин в составе студня, киселя, фруктового желе и мармелада.
Корсет
Нейрохирурги, проведя операцию, часто рекомендуют носить специальный ортопедический корсет или пояс, который выполняет несколько функций:
- стабилизация места проведения манипуляций;
- снижение естественной нагрузки на позвоночный столб во время ходьбы;
- налаживание кровотока;
- восстановление тонуса мышц;
- ускорение заживления швов (если делался надрез) и способствует рубцеванию тканей.
В зависимости от уровня сложности операции различают 3 вида корсетов:
жёсткие — при удалении позвонка и установке импланта для полной фиксации положения позвонков,
полужесткие — при удалении грыжи для профилактики осложнений и частичного снятия нагрузки,
мягкие — используются в поздний период восстановления после эндоскопической операции.
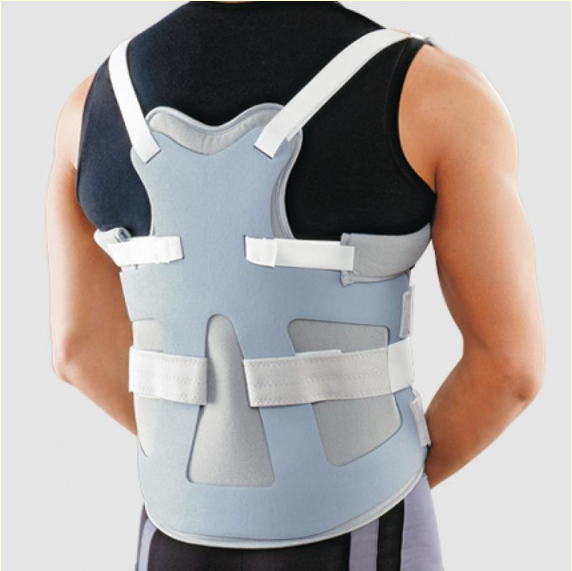
Длительность и периодичность ношения любого вида корсета, его размер и материал изготовления определяет только врач. Чаще всего прооперированные больные начинают носить полужесткие корсеты ежедневно в ранний восстановительный период, не более 3 часов в сутки. Нужно соблюдать следующие правила:
- надевать его в положении лёжа на спине
- поверх белья из хлопковых тканей,
- весь период ношения следить за отсутствием неприятных ощущений,
- перед отдыхом обязательно снимать.
Отказ от ношения корсета происходит постепенно в течение 2 — 3 месяцев.
Боли после операции
Боли во время послеоперационного периода после удаления межпозвоночной грыжи возникают по нескольким причинам и могут локализоваться не только в месте проведения операции, но и в ногах. Существуют «естественные» боли, которые появляются как реакция организма на хирургическое вмешательство, и не свидетельствуют о болезненных процессах в организме требующих корректировки:
- лёгкое чувство стянутости или сухости в месте манипуляций;
- головокружение;
- незначительные боли или чувство тяжести в пояснице и ногах после ночного сна;
- повышение температуры в пределах 37-38 градусов.
Если же больной чувствует сильную слабость, озноб, появляются трудности с мочеиспусканием, боли в ногах и пояснице значительно сильнее дооперационных ощущений, то необходимо немедленно обращаться к хирургу для проведения обследования.
Парапарез
Серьёзное осложнение, возникающее из-за передавливания нервных окончаний выпячиванием ядра межпозвоночного диска, именуется парез. Данный синдром имеет множество проявлений. Одно из них характеризуется нарушением чувствительности и снижением рефлекторных способностей, ослаблением двигательной способности или полным обездвиживанием нижних конечностей вследствие того, что нервные сигналы не проходят и мышцы работают слабо (парапарез).
Встречаются редкие случаи, когда парез развивается после травмирования спинномозгового канала позвоночника, вызванного ошибкой оперирующего хирурга, развитием воспалительного или инфекционного процесса.
Избавиться от такого вида осложнения можно комплексной терапией — ЛФК, массаж, иглоукалывание, процедуры физического воздействия — электромиостимуляция и электромагнитное воздействие. В крайне редких случаях применяется хирургическое вмешательство.
Хирургическая помощь в избавлении от грыжевого выпирания в позвоночнике для многих пациентов становится единственной возможностью вести образ жизни полноценного человека. Современная медицина предлагает достаточный выбор различных видов почти безболезненных и бескровных манипуляций, которые сможет подобрать хирург с учётом индивидуальных особенностей больного.